Die Psoriasis-Arthritis ist eine entzündlich-rheumatische Erkrankung der peripheren Gelenke und/oder der Wirbelsäule, die in den meisten Fällen bei Menschen auftritt, die an Schuppenflechte (Psoriasis) leiden.
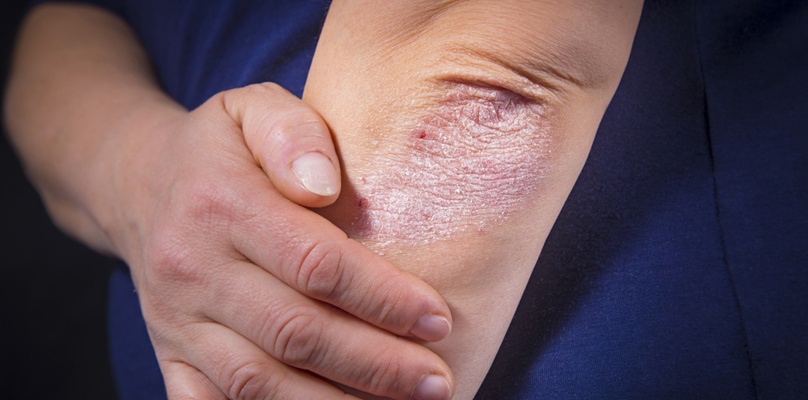
Bei etwa 20 % der von Schuppenflechte (Psoriasis) Betroffenen entwickelt sich im Verlauf der Krankheit neben der Schuppenflechte eine chronisch-entzündliche Gelenkentzündung, die sog. Psoriasis-Arthritis. Das Immunsystem wendet sich dabei, wie auch bei der Psoriasis, gegen den eigenen Körper, genauer gegen die Gelenke. Häufig sind Finger- oder Zehengelenke betroffen, jedoch können auch andere Gelenke, z. B. das Kniegelenk oder die Wirbelsäule in Mitleidenschaft gezogen werden.
Die Psoriasis-Arthritis ist eine rheumatische Erkrankung und muss diagnostisch z. B. gegen die chronische Polyarthritis abgegrenzt werden. In den aktiven Phasen der Krankheit kann es zu Gelenkschmerzen kommen. Diese wechseln sich oft mit Phasen ab, in denen die Krankheit nicht weiter voranschreitet. Bei manchen Betroffenen nimmt sie einen chronischen Verlauf. Die Behandlung der Psoriasis-Arthritis ist abhängig vom individuellen Krankheitsverlauf und den damit verbundenen Beschwerden.
Eine für alle Patienten gültige medikamentöse Therapie gibt es nicht. Bei Schmerzen und gegen die entzündlichen Prozesse, die die Gelenke zerstören können, erhalten die Betroffenen i. d. R. zunächst Medikamente aus der Gruppe nichtsteroidaler Antirheumatika, zu denen u. a. die Wirkstoffe Diclofenac und Ibuprofen gehören. Da diese Mittel den Magen angreifen können, sollte der Arzt eventuell ein Medikament verordnen, das den Magen schützt. Einige der Medikamente aus dieser Gruppe können die Hautprobleme verschlimmern. Deshalb sollten der Rheumatologe und der Hautarzt die Therapie gemeinsam planen. Verläuft die Krankheit in Schüben und ist sie noch nicht sehr stark fortgeschritten, kann in den symptomfreien Phasen das Mittel nach Absprache mit dem Arzt u. U. abgesetzt werden.
Bei chronischen Verläufen und wenn die Gelenke schon recht angegriffen sind, ist eine sog. Basistherapie sinnvoll. Dazu zählen Medikamente, die auf das Immunsystem einwirken, d. h., seine Aktivität herabsetzen und die Entzündung bremsen. Zu den häufig verabreichten Wirkstoffen gehört in erster Linie Methotrexat, das auch gegen die Hautsymptomatik hilft. Daneben kommt Leflunomid häufig zum Einsatz. Die Therapie mit diesen Medikamenten heißt deshalb Basistherapie, weil man davon ausgegangen ist, dass sie den grundlegenden Krankheitsprozess beeinflussen.
Ist die Entzündung trotzdem weiter aktiv, kommen auch sog. Biologika, hauptsächlich TNF-Blocker zum Einsatz. Sie stoppen die Aktivität eines Botenstoffs namens TNF-alpha, der Entzündungen fördert. Zu diesen Wirkstoffen gehören u. a. Infliximab oder Adalimumab, die in regelmäßigen Abständen gespritzt werden. Für den Fall, dass die Schmerzen an einem Gelenk zu stark werden, können auch Kortikoide direkt am Ort des Geschehens injiziert werden, die ebenfalls entzündungshemmend wirken. Patienten, die eine Therapie mit Medikamenten erhalten, die ins Immunsystem eingreifen (z. B. Methotrexat oder TNF-Blocker), sind anfälliger für Infektionen, da die Medikamente die Tätigkeit des Immunsystems herabsetzen. Sie sollten sich daher möglichst gut vor Ansteckung mit Infektionskrankheiten schützen, z. B. durch gute Hygiene und regelmäßige Schutzimpfungen z. B. eine Grippeimpfung.
Neben der medikamentösen Therapie der Psoriasis-Arthritis kommen auch der Physio- und der Ergotherapie eine wichtige Rolle zu. Regelmäßig durchgeführte krankengymnastische Übungen halten die Gelenke beweglich. In der Ergotherapie erhalten Patienten mit bereits bestehenden Bewegungseinschränkungen Tipps, wie sie Schonhaltungen vermeiden und alternative Bewegungsabläufe erlernen. Außerdem erfahren sie, welche Hilfsmittel (z. B. Bestecke mit verdickten Griffen) sie nutzen können, um bestimmte Tätigkeiten trotz Bewegungseinschränkungen weiterhin selbstständig auszuführen. Auch Massagen, Kältetherapie (z. B. Aufenthalte in der Kältekammer) oder Wärme und elektrotherapeutische Anwendungen können Erleichterung verschaffen. In manchen Fällen kann auch eine Ernährungsberatung sinnvoll sein, z. B. um Übergewicht abzubauen, das die Gelenke belastet.
Quelle: Allergikus 1/2015