Als Allergie bezeichnet man die übermäßige und teilweise heftige Abwehrreaktion des Immunsystems auf körperfremde Stoffe (Antigene).
Als Allergie bezeichnet man die übermäßige und teilweise heftige Abwehrreaktion des Immunsystems auf körperfremde Stoffe (Antigene). Normalerweise kann der Körper harmlose und gefährliche Antigene voneinander unterscheiden, allerdings findet bei einer Allergie eine „Überreaktion“ des Immunsystems gegen bestimmte Antigene (Allergene) statt.
Bei einer „normalen“ Abwehrreaktion“ bildet der Körper Antikörper, die an die Antigene andocken und sie dadurch unschädlich machen (es entsteht ein Antigen-Antikörper-Komplex, der dann von bestimmte weißen Blutkörperchen „gefressen“ wird). Das Immunsystem „merkt“ sich die Substanz, die sie mit der Bildung von Antikörpern bekämpfen musste und produziert bei einem erneuten Kontakt eine noch größere Anzahl, was man dann schon Allergie nennt.
Bei einer „Überreaktion“ bildet das Immunsystem also übermäßig viele Antikörper, um den Körper vor einem „anaphylaktischen Schock“ zu schützen. (Ein anaphylaktischer Schock ist eine extreme Abwehrreaktion des ganzen Körpers, bei der der Blutdruck abfällt und es zu einem Verschluss der Atemwege kommen kann).
Durch die hohe Anzahl an Antigen-Antikörper-Komplexen, entstehen entsprechend viele weiße Blutkörperchen, die unter anderem das Hormon Histamin bilden. Dies ist für die allergischen Reaktionen wie Anschwellen der Nasenschleimschleimhäute oder Hautirritationen verantwortlich.
Verschiedene Symptome können bei einer Allergie auch in Kombination auftreten:
Dabei ist die Aufnahme des Allergens nicht entscheidend für die Reaktion des Immunsystems (z. B. löst ein über die Luft aufgenommenes Allergen nicht automatisch eine Reaktion der Atemwege aus).
Bei diesem Allergie-Typ findet eine unmittelbare Reaktion des Immunsystems auf das Allergen statt (teilweise innerhalb von Sekunden oder Minuten). Es handelt sich dabei meistens um einen Eiweißstoff, der wie oben beschrieben mit Antikörpern gebunden wird. Die Reaktion des Körpers kann bis hin zu einem anaphylaktischen Schock führen.
Auslöser können verschiedene Allergene sein:
Hier kann eine Reaktion innerhalb von Minuten oder Stunden nach dem Kontakt mit dem Allergen eintreten. Im Blutkreislauf entstehen Antigen-Antikörper-Komplexe mit körpereigenen IgG-Antikörpern, die ihrerseits zytotoxische Zellen aktivieren. Diese zerstören wiederum körpereigene Zellen. Die Zahl von roten und weißen Blutkörperchen kann dadurch auf ein gefährliches Niveau sinken.
Meist kommt diese seltene Form der Reaktion bei einer Allergie gegen bestimmte Medikamente vor.
Auch bei diesem Typ entstehen die Symptome erst nach ein paar Stunden oder Tagen des Allegenkontaktes statt. Es findet eine „Verklumpung“ von Antigenen und Antikörpern statt, die in Gewebe eindringen, es angreifen und allergische Gefäßentzündungen hervorrufen kann. So entsteht z. B. die Farmer-Lunge oder die Serumkrankheit.
Eine Reaktion beim Spättyp kann nach Stunden oder Tagen entstehen. Statt der Antikörper werden aber sogenannte T-Zellen (T-Lymphozyten) freigesetzt.
Weiße Blutkörperchen, die an den Ort des Allergens gelangen, führen zu einer Entzündung an dieser Stelle (Hautrötungen, nässende Ausschläge etc.), weshalb man auch von einer Kontaktallergie spricht.
Chemikalien und Metalle sind meistens die Auslöser. Typische Formen sind die Reinigungsmittelallergie, Allergie gegen Metalle, Allergie gegen Medikamente, Latex- und Chlorallergie.
Es gibt verschiedene Arten eine oder mehrere Allergien festzustellen.
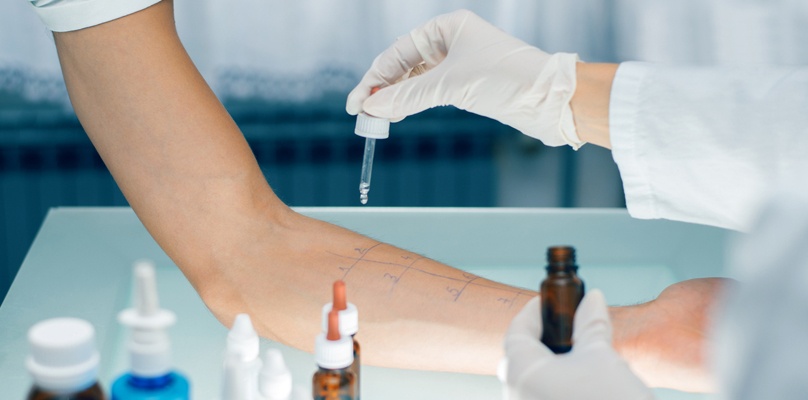
Standardmäßig wird zunächst ein Hauttest durchgeführt. Dies ist ein Provokationstest, bei dem bekannte Allergene in konzentrierter Form mit der Haut in Kontakt gebracht werden.
Bei einer vorliegenden Allergie wird Histamin an der Kontaktstelle freigesetzt, was zu einer Entzündung führt. Durch die Intensität der Hautreaktion kann der Grad der allergischen Reaktion ermittelt werden.
Außer den Hautprovokationstests kann der Testperson das potentielle Allergen auch auf anderem Wege zugeführt werden. Das kann z. B. über die Atemwege (als Inhalation oder Nasenspray) geschehen.
Ein Bluttest kann als Alternative oder ergänzend zum Hauttest vorgenommen werden. Beim Bluttest wird Immunglobulin E im Blut nachgewiesen. Da alle Antikörper Immunglobuline sind, kann man nur das Vorliegen einer Allergie diagnostizieren, nicht aber den Auslöser festmachen.
Es kann allerdings auch eine Blutuntersuchung auf ein spezifisches Immunglobulin durchgeführt werden. Dies kann aber nur durch einen vorhergehenden Hauttest belegt werden, bei dem das Allergen schon festgestellt wurde.
Die genauen Gründe für die Entstehung einer Allergie sind noch nicht vollständig geklärt, aber es gibt eine Reihe von Studien und Untersuchungen, die auf unterschiedliche Auslöser hinweisen:
Die beste Vorbeugung ist natürlich sich dem Kontakt mit dem entsprechenden Allergen zu entziehen. Dies ist uns allerdings in den meisten Fällen nicht möglich (z. B. Betroffene mit Hausstaubmilbenallergie oder Pollenallergie). Trotzdem kann man die Konzentration der Allegene durch entsprechende Maßnahmen verringern.
Sandra Kirvel