Rheumatoide Arthritis ist eine Erkrankung, die durch schmerzende, geschwollene Gelenke charakterisiert ist. In ihrem Verlauf führt sie zu fortschreitender Gelenkzerstörung und dadurch zu zunehmenden
Epidemiologische Untersuchungen konnten zeigen, dass Erkrankungen des muskuloskelettalen Apparates für bis zu 40 % aller Besuche beim Hausarzt verantwortlich sind. Den Großteil dieser Erkrankungen machen dabei degenerative Erkrankungen des Stütz- und Bewegungsapparates aus, die sog. Arthrosen.
Die frühzeitige Diagnose und insbesondere auch Therapieeinleitung verbessert bei den meisten entzündlich-rheumatischen Erkrankungen die Langzeitprognose der Patienten hinsichtlich Erkrankung (Morbidität) sowie krankheitsbedingter Sterblichkeit (Mortalität). Die Identifizierung von betroffenen Patienten und die frühzeitige Vorstellung beim internistischen Rheumatologen sind deshalb für den Patienten und seinen Krankheitsverlauf von entscheidender Bedeutung. Der Mangel an Rheumatologen und die oft sehr eingeschränkte Möglichkeit des Hausarztes, in seiner Weiterbildung rheumatologische Krankheitsbilder kennenzulernen, führen leider zu einer suboptimalen Versorgung von Rheumapatienten in Deutschland.
Mit diesem Problem gehen eine verspätete Diagnosestellung und eine meist nicht angemessene oder verspätete Therapie und Betreuung des betroffenen Patienten einher. Dies ist umso bedauerlicher, als sich in den letzten zehn Jahren nicht nur die diagnostischen, sondern insbesondere die therapeutischen Möglichkeiten beim entzündlichen Rheumatismus entscheidend verbessert haben und eine Verbesserung Erkrankung (Remission), zumindest bei der rheumatoiden Arthritis, das Ziel ist.
Aufgrund der beschränkten personellen Ressourcen in der Rheumatologie ist es unabdingbar, den Hausarzt in die Lage zu versetzen, entscheiden zu können, welcher Patient einer weiteren Abklärung und Betreuung durch den internistischen Rheumatologen bedarf und welche Patienten hiervon profitieren. Somit müssen dem primär versorgenden Arzt nicht nur Leit- oder aber auch Warnsymptome entzündlich-rheumatischer Erkrankungen geläufig sein, sondern auch ein Blick für Patienten, deren Beschwerdesymptomatik entweder nicht rheumatischer Natur ist oder die klassische Befunde einer schmerzhaften Arthrose peripherer Gelenke (häufig Fingerpolyarthrose) oder der Wirbelsäule (z. B. Spondyloarthrosen) aufweisen.
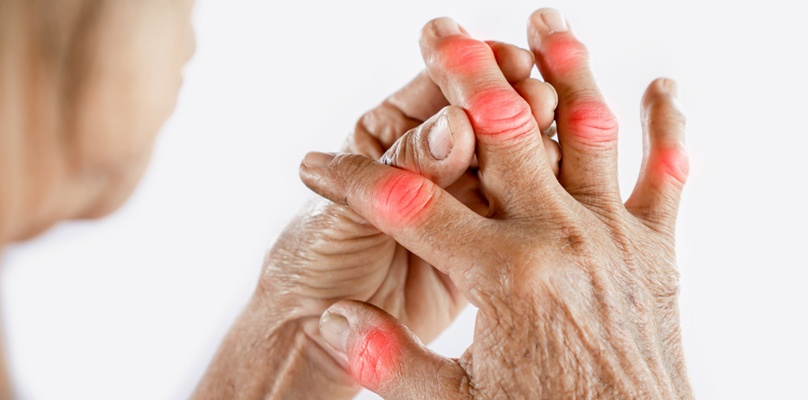
Allein die Kenntnis des für eine jeweilige Gelenkerkrankung typischen Gelenkbefallsmusters kann für eine richtige Weichenstellung bei Diagnose und Therapie entscheidend sein (Abb., S. XX).Werden solche Patienten bereits auf der Primärarztebene herausgefiltert, kann eine zeitgerechtere und umfassendere Betreuung von Patienten mit entzündlicher Grunderkrankung gewährleistet werden.
Leitsymptome der häufigsten entzündlich-rheumatischen Erkrankung, der rheumatoiden Arthritis (chronische Polyarthritis), sind Gelenkschmerzen und Gelenkschwellungen (insbesondere symmetrische Schwellungen) der meist kleineren Gelenke des Hand- und Fußskeletts, eine vom Patienten meist spontan berichtete Morgensteifigkeit (> 30 Min.) und anhaltende Beschwerden von meist mehr als sechs Wochen Dauer. Entzündliche Wirbelsäulenerkrankungen, sog. Spondyloarthritiden, können frühzeitig an den anamnestisch erfragbaren Kriterien des entzündlichen Wirbelsäulenschmerzes erkannt werden.
Solche an Leitsymptomen orientierten Verdachtsdiagnosen, die den Patienten zur Diagnosebestätigung dann zum Rheumatologen bringen sollten, sind deshalb von so entscheidender Bedeutung, da die Latenz bis zur Diagnosestellung aktuell bei der rheumatoiden Arthritis noch bis zu drei und beim Prototyp der seronegativen Spondyloarthritiden, insbesondere der Spondylitis ankylosans (Morbus Bechterew), bis zu neun Jahren beträgt. Von Frühdiagnose und rechtzeitiger Therapieeinleitung kann deshalb in diesem Kontext nicht mehr gesprochen werden.
Eine Überweisung zum internistischen Rheumatologen sollte immer bei Verdacht auf eine entzündlich-rheumatische Gelenk-, Wirbelsäulen- oder Systemerkrankung erfolgen. Dazu zählen die rheumatoide Arthritis, die Erkrankungen aus dem Formenkreis der seronegativen Spondyloarthritiden (insbesondere bei Verdacht auf eine Spondylitis ankylosans) sowie die sicher selteneren und schwieriger zu diagnostizierenden Kollagenosen und Vaskulitiden. Patienten sollten jedoch nicht nur zur Primärdiagnostik fachrheumatologischen Rat suchen, sondern auch dann, wenn die bisherige Therapie und der Krankheitsverlauf nicht zufriedenstellend verlaufen sind.
Die Kontrolle einer den Krankheitsverlauf modifizierenden Basistherapie oder der Einsatz von Biologika bedarf der regelmäßigen rheumatologischen Konsultation. Dabei obliegt es dem behandelnden Rheumatologen nicht nur, den Therapieerfolg mit bewährten Systemen zur Bewertung der Krankheitsaktivität zu überprüfen, sondern auch mögliche Nebenwirkungen der eingesetzten Medikamente rechtzeitig zu entdecken.
Moderne Rheumatherapien setzen ein hohes Maß an Erfahrung im Umgang mit den im letzten Jahrzehnt eingeführten Biologika zur nachhaltigen Therapie entzündlich-rheumatischer Erkrankungen voraus. Indikationsstellung und Überwachung dieser Therapien sollten nach nationalen und internationalen Richtlinien in den Händen eines behandelnden Rheumatologen liegen. Voraussetzung für den Einsatz von Biologika ist eine gesicherte Diagnose und der Nachweis einer aktiven, therapierefraktären Erkrankung. Der behandelnde Rheumatologe ist in diesen Fällen zunächst für die Indikationsstellung zur Therapie, den Ausschluss von möglichen Kontraindikationen, die umfassenden Aufklärung des Patienten und die Verabreichung des Medikaments (bei Infusionbehandlung) bzw. Vermittlung der Injektionstechnik bei subkutaner Verabreichung verantwortlich. Er überwacht die Therapie im Verlauf und trägt persönlich das nicht unerhebliche Regressrisiko gegenüber den Krankenkassen.
Eine gute Zusammenarbeit und Kommunikation zwischen einem rheumatologisch vorgebildeten Arzt in der Primärversorgung und einem engagierten internistischen Rheumatologen eröffnet für den betroffenen Patienten die besten Therapiechancen und eine bessere Langzeitprognose dieser meist lebenslang chronischen Erkrankungen mit einem hohen Risiko an Invalidität.
Quelle: Ratgeber Rheuma 2011