Psoriasis bezeichnet in der medizinischen Fachsprache die Schuppenflechte. Dabei handelt es sich um eine chronische, nicht ansteckende Hautkrankheit, die sich in silbrigweißen Schuppen und entzündlich geröteter Haut äußert.
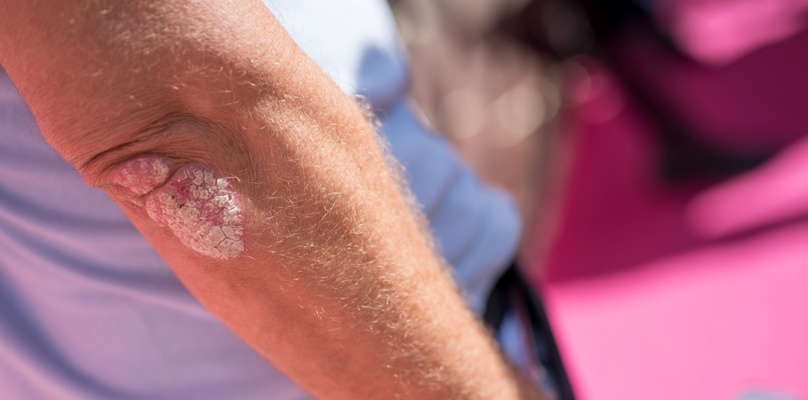
Zur Therapie von Psoriasis (Schuppenflechte) stehen verschiedene Behandlungsmöglichkeiten zur Verfügung. Diese lassen sich grob in äußerliche (topische) und innerliche (systemische) Therapie der Psoriasis unterteilen. Während die systemische Therapie nur wenige Differenzierungsmöglichkeiten zulässt, ist die Auswahl bei den äußeren Therapien deutlich breiter gesteckt. Häufig besteht eine erfolgversprechende Therapie bei Psoriasis aus einer Kombination unterschiedlicher Behandlungsmöglichkeiten.
Welche Behandlungsmethoden infrage kommen, hängt dabei von zahlreichen Faktoren ab. Zum einen von der Form der Psoriasis, aber auch vom Schweregrad, Alter und Geschlecht des Patienten. In der Regel kann die Therapie von Psoriasis dabei in drei Phasen unterteilt werden. In Phase eins wird versucht, die Psoriasis mit Salben und Cremes in den Griff zu bekommen. Erzielen diese nicht die gewünschte Wirkung, folgt die zweite Phase mit Lichttherapie und Badetherapie, um die Salbentherapie zu unterstützen bzw. zu ergänzen.
Manchmal erzielen alle bislang angewandten äußerlichen Therapien und Kombinationen nicht den gewünschten Effekt, woraufhin die Phase drei folgt – die medikamentöse Therapie. Ziel jeder Therapie ist eine weitere Verdickung und Entzündung der betroffenen Hautareale zu verhindern – Psoriasis ist nicht heilbar.
Die Basistherapie sorgt dafür, dass die Haut das unbedingt notwendige Fett erhält, weniger juckt und besser vor Verletzungen geschützt ist, die den Hautzustand zusätzlich beeinträchtigen und unter Umständen einen Psoriasisschub auslösen können. Ob Betroffene zum Cremen eine Salbe, Lotion oder Creme benutzen, können sie in der Regel selbst entscheiden. Bei der Basistherapie gilt: Je trockener die Haut, umso fettreicher darf die Creme sein (Wasser-in-Öl-Emulsion). Entzündete Haut hingegen sollte mit einer Öl-in-Wasser-Emulsion gepflegt, offene Hautstellen sollten ausgespart oder mit einer vom Arzt verordneten wirkstoffhaltigen Creme behandelt werden. Bei sehr trockener, juckender Haut darf die Creme für die Basistherapie auch Harnstoff (Urea), Polidocanol (ein Juckreiz milderndes Lokalanästhetikum) oder Azetylsalizylsäure enthalten – oft lindern diese Stoffe die Hautsymptome merklich. Für Kinder ist Azetylsalizylsäure jedoch nicht erlaubt, auch die empfindliche Haut von Kindern unter drei Jahren sollte nicht mit einer harnstoffhaltigen Creme gepflegt werden.
Als alleinige Therapie ist die Basistherapie i. d. R. nicht geeignet. Sie sollte deshalb mit allen anderen Therapiemethoden kombiniert werden, denn die Haut braucht bei Schuppenflechte zusätzlich Feuchtigkeit.
Zu den Wirkstoffen, die zur äußerlichen Behandlung der Haut eingesetzt werden, also für die topische Therapie bei Psoriasishttp://www.curado.de/topische-therapie-psoriasis-29610/, gehören zunächst i. d. R. die sog. Kortikoide. Cremes mit Kortikoiden muss bei Psoriasis stets der Arzt verordnen, denn er muss festlegen, wie stark das Kortikoid wirken sollte. Es gibt Kortikoide in den Wirkstoffklassen I (schwach) bis IV (sehr stark), die u. a. abhängig von der Schwere der Hautveränderungen zum Einsatz kommen. Meistens reicht es aus, betroffene Hautstellen einmal täglich mit der kortikoidhaltigen Salbe oder Creme zu behandeln, jedoch ist natürlich immer die Dosierungsempfehlung des Arztes maßgeblich. Allzu lange sollte die alleinige Therapie mit Kortikoiden jedoch nicht durchgeführt werden, denn auf Dauer können sie z. B. Hautveränderungen nach sich ziehen. Werden Kortikoide abgesetzt, muss die Dosis ganz allmählich reduziert, sprich ausgeschlichen werden. Die topische Therapie kann jedoch auch kombiniert mit anderen Wirkstoffen wie Vitamin-D-Analoga oder UV-Licht weitergeführt werden, um Nebenwirkungen zu begrenzen und die Wirkung weiter zu verbessern.
Vitamin-D-Analoga in Salben oder Cremes sind oft ebenfalls wirksam (die Wirkung tritt meist nach ein bis zwei Wochen ein), können i. d. R. jedoch länger eingesetzt werden als Kortikoide. Auch sie können mit UV-Licht kombiniert werden. Manche der verwendeten Wirkstoffe dürfen jedoch nur auf einen bestimmten Prozentsatz der Hautfläche aufgetragen werden, weil sich sonst unerwünschte Wirkungen (z. B. eine erhöhte Kalziumaufnahme über den Darm) zeigen können.
Neben den Vitamin-D-Analoga und den Kortikoiden kommen zur topischen Therapie noch Dithranol, Teer-Präparate und Calcineurin-Inhibitoren infrage. Bei einer leichten bis mittelschweren Psoriasis kommt Dithranol hauptsächlich in der stationären Behandlung der Krankheit zum Einsatz, da es bei der Verwendung dieses Wirkstoffs zu Braunverfärbungen der Wäsche kommen kann. Auch kann die Haut nach der Verwendung jucken und brennen. Steinkohlenteer wird nur noch selten zur topischen Therapie genutzt, weil nicht endgültig geklärt ist, ob er u. U. eine krebserregende Wirkung haben kann. Calcineurin-Inhibitoren können nur im Einzelfall eingesetzt werden, da sie bislang nicht für die Behandlung der Psoriasis zugelassen sind.
Bei der Phototherapie bei Psoriasis wird die Haut entweder mit UVA- oder UVB-Licht bestrahlt. Eine solche Therapie mit UV-Strahlen wird stets in der Hautarztpraxis durchgeführt, da die Strahlung richtig dosiert werden muss, um der Haut keinen Schaden zuzufügen. Die UVB-Lichttherapie kann mit einer Behandlung, bei der der Patient in Sole badet, kombiniert werden (Balneophototherapie bei Psoriasishttp://www.curado.de/balneophototherapie-psoriasis-26118/). UVA-Strahlen werden i. d. R. gemeinsam mit Psoralenen eingesetzt, die die Lichtempfindlichkeit der Haut erhöhen, weshalb diese Therapie auch PUVA (Psoralen und UVA-Licht) genannt wird. Das Psoralen kann dem Körper entweder als Badezusatz, als Creme oder als Tablette zugeführt werden. Die UVB-Lichttherapie sowie die PUVA sorgen i. d. R. dafür, dass von Psoriasis betroffene Hautstellen abheilen. Diese Phototherapien können ggf. mit einer systemischen Therapie (außer mit der Gabe von Ciclosporin), aber auch mit einer topischen Therapie kombiniert werden und u. U. auch nicht mit anderen Immunsupressiva kombiniert werden. Ebenfalls darf die Phototherapie nicht mit Calcineurin-Inhibitoren kombiniert werden. Medikamente, die die Lichtempfindlichkeit erhöhen (z. B. Johanniskraut), dürfen während der Phototherapie nicht genommen werden, außerdem dürfen die Patienten ihre Haut nicht noch zusätzlich der Sonne aussetzen. Für Menschen mit erhöhtem Hautkrebsrisiko ist die Fototherapie im Allgemeinen tabu.
Durch den Einsatz sogenannter Eximer-Laser ist es möglich, die UVB-Therapie auf die befallenen Hautareale zu beschränken. Ein gezielter Einsatz auf den Herden unter Aussparung gesunder Hautareale ist hiermit möglich. Zum Einsatz kommt der Eximer-Laser mit einer Wellenlänge von 308 nm dabei vor allem bei kleinflächiger Psoriasis, sowie an Problemzonen, zum Beispiel Leisten, Achseln, oder im Analbereich.
In mittelschweren und schweren Fällen reicht die topische Behandlung nicht aus. Dann kommen Medikamente zum Einsatz, die eingenommen werden und auf den ganzen Körper wirken (sogenannte systemische Behandlunghttp://www.curado.de/systemische-therapie-psoriasis-28549/). Zu diesen Medikamenten zählen:
Methotrexat (MTX): MTX gehört ebenfalls zu den Wirkstoffen, das in die Tätigkeit des Immunsystems eingreift und auf diese Weise die Psoriasisbeschwerden abmildert. Zu den möglichen Nebenwirkungen gehören Leberschädigungen und Lungenentzündungen.
Für den Fall, dass keiner der aufgelisteten Wirkstoffe die nötige Hilfe bringt, gibt es noch weitere Therapiemöglichkeiten mit sogenannten Biologika. Das sind Wirkstoffe, die den vom Immunsystem gebildeten Antikörpern gleichen und nicht direkt in die Tätigkeit des Immunsystems, sondern in Prozesse der Körperabwehr eingreifen, z. B. entzündungsfördernde Botenstoffe hemmen. Zu diesen Biologika gehören Etanercept, Infliximab, Ustekinumab, Adalimumab und Secukinumab. Als weiterer Wirkstoff kommt noch Apremilast infrage, der nicht zu den Biologika gehört und bei schweren Psoriasisfällen sowie bei Psoriasis-Arthritis eingesetzt wird. Apremilast hemmt einen entzündungsfördernden Botenstoff. All diese Medikamente müssen durch den Arzt verordnet und nach Anweisung eingenommen werden. Bei Nebenwirkungen sollten Patienten sofort den Arzt aufsuchen.
Die neue Generation der systemischen Therapie von Psoriasis bedient sich gentechnisch hergestellter Medikamente. Dafür werden sogenannte Biologika in der Therapie von Psoriasis eingesetzt. Sie greifen in das menschliche Immunsystem ein und blockieren die entzündungsauslösenden Botenstoffe. Im Gegensatz zu den herkömmlich eingesetzten Medikamenten bei Psoriasis wirken sie in der Regel sehr schnell, können aber meist nicht in Form von Tabletten verabreicht werden. Da es sich um Eiweiße handelt, würden sie durch die Magensäure zerstört werden und kommen somit in der Regel per Injektion in den Körper.
Zu den eingesetzten Wirkstoffen gehören u. a. monoklonale Antikörper wie Infliximab oder Adalimumab. Sie werden bei Psoriasis verordnet, wenn andere Medikamente nicht helfen. Als weiterer Wirkstoff kommt Apremilast zum Einsatz, insbesondere bei Psoriasis-Arthritis.
Psoriasispatienten sollten besonders darauf achten, ob es Triggerfaktoren gibt, die ihr Hautbild verschlechtern bzw. einen Psoriasisschub auslösen. So ist bekannt, dass Stress, Kälte, Wärme, Verletzungen und Hautreizungen zu stärkeren Beschwerden beitragen können. Stellen von Psoriasis Betroffene fest, dass ihre Beschwerden sich nach bestimmten Tätigkeiten, nach dem Tragen bestimmter Kleidung oder bei Stress verstärken, sollten sie entgegensteuern. So heißt es etwa im Winter lieber den Zwiebellook (mehrere Kleidungsschichten aus gut verträglichen Materialien wie Baumwolle oder Seide) als den dicken Norwegerpullover zu wählen, um sich vor Kälte zu schützen. Stress lässt sich durch Sport oder gezielte Entspannung abbauen. Sollten Alkohol oder Rauchen zu den Triggerfaktoren gehören, ist es besser, auf Alkohol oder Zigaretten zu verzichten. Verletzungen (auch kleinere) sollten möglichst rasch behandelt werden.
Judith Schomaker
Patient und Haut 2/2019
Patient und Haut 2/2018
allergikus 4/2015